Ce billet est la mise en texte de l’intervention que j’ai faite le vendredi 13 janvier dernier lors des 33èmes Journées Européennes de la Société Française de Cardiologie. Je souhaite remercier la Docteure Amal Aidoud de Tours qui a mentionné dans son excellent exposé sur la place de la vaccination antigrippale en prévention cardiovasculaire primaire et secondaire, l’étude de Loeb et al que j’avais ratée, et que j’ajoute dans ce billet.
Infections pulmonaires et insuffisance cardiaque : les liaisons dangereuses
La question de la vaccination chez les patients insuffisants cardiaques, en dehors des vaccinations habituelles des adultes de plus de 18 ans dans le cadre du calendrier vaccinal (voir page 56 du calendrier vaccinal 2022), est celle de la vaccination contre les pathogènes responsables d’affections respiratoires : le virus influenza, le virus SARS-CoV-2 et le Streptococcus pneumoniae. L’inflammation aiguë diminue la sensibilité cardiomyocytaire à la stimulation béta-adrénergique entrainant une baisse de la contractilité, et l’inflammation chronique est associée dans les modèles murins à une dilatation ventriculaire. Par ailleurs les infections sont responsables d’une augmentation du risque thrombotique par l’intermédiaire de facteurs cellulaires et humoraux.
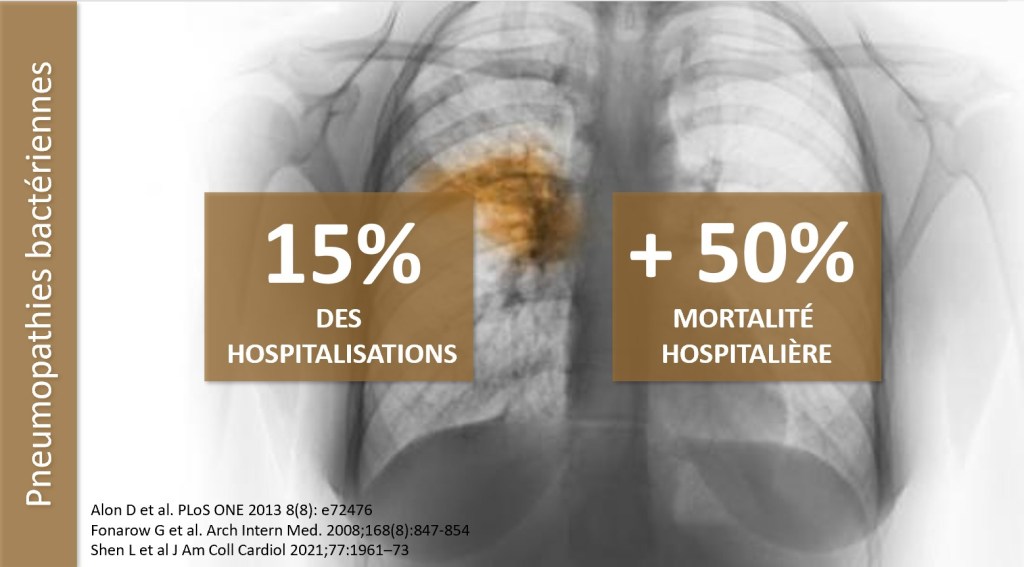
Environ 15% des hospitalisations pour insuffisance cardiaque décompensée pourraient être secondaires à une infection bactérienne, et les pneumopathies bactériennes sont associées à une augmentation du risque de mortalité hospitalière pouvant atteindre 50 %. Dans les études PARADIGM et PARAGON, développer une pneumopathie infectieuse était associé à une multiplication par quatre de la mortalité toute cause au cours du suivi de 4 ans. Dans la mesure où il s’agit d’analyses rétrospectives d’essais randomisés (Shen et al) ou d’études de cohortes observationnelles (Fonarow et al et Alon et al), le lien entre infection pulmonaire et dégradation du pronostic n’est qu’un lien de corrélation, pas de causalité. Les patients les plus fragiles sont à la fois les plus vulnérables aux infections bactériennes et ceux qui ont le plus mauvais pronostic vital. Ainsi, dans l’étude de Alon et al ayant porté sur 9300 patients, les patients ayant une dysfonction ventriculaire droite sont ceux chez qui l’infection pulmonaire est associée à un plus mauvais pronostic. Or la dysfonction ventriculaire droite est un marqueur bien identifié d’insuffisance cardiaque avancée.
Les données concernant la grippe sont beaucoup plus limitées et anciennes. Les 2 seules études que j’ai retrouvées sont des analyses rétrospectives des études SOLVD et ARIC, et portent donc sur des patients inclus dans les années 1980 et 1990 et dont la prise en charge notamment pharmacologique est loin des standards actuels. La généralisation de ces résultats à la population actuelle des insuffisants cardiaques est donc assez difficile. Ces limitations (majeures) prise en compte, la période de circulation grippale est associée une augmentation de risque d’hospitalisation de 10% à l’échelle individuelle. A l’échelle de la population, une augmentation de 5% de l’incidence de la grippe est associées à une augmentation de 25% de l’incidence des hospitalisations pour décompensation cardiaque. Ces données suggèrent qu’environ 20% des hospitalisations pour insuffisance cardiaque en période hivernale serait liée à une grippe. Recoupées avec les données concernant les pneumopathies bactériennes, on peut juger de manière assez raisonnable qu’un quart des hospitalisations pour insuffisance cardiaque en période hivernale pourrait être favorisé par des épisodes d’infections pulmonaires virales ou bactériennes.
La littérature a été plus qu’abondante depuis le début de la Pandémie – et c’est un euphémisme, il y a plus d’articles publié en 3 ans sur la COVID-19 qu’en 100 ans sur l’infarctus du myocarde – sur les conséquences d’une infection à SARS-CoV-2 pour les patients souffrant d’une maladie chronique ou d’une insuffisance d’organe. Toutes les études montrent qu’une infection à SARS-CoV-2 est associée à une augmentation du risque d’hospitalisation, d’hospitalisation en soins intensifs et/ou de décès, l’importance de la relation variant selon la population étudiée, la méthode statistique utilisée ou la période prise en compte. Je ne vais donc pas faire ici une analyse de cette littérature pléthorique voire gargantuesque, et me contenter de mentionner cette étude portant sur plus de 30.000 patients et qui retrouvait qu’une infection à SARS-CoV-2 chez les patients souffrant d’insuffisance cardiaque était associée à une augmentation de 37% de la mortalité à 30 jours.
Efficacité de la vaccination dans l’insuffisance cardiaque
Malgré les études mentionnées depuis le début de ce billet, la dégradation du pronostic observée en cas d’infection respiratoire chez les patients insuffisants cardiaques n’est qu’une corrélation, sans qu’une causalité puisse à ce stade être démontrée. Les patients les plus fragiles sont ceux ayant une insuffisance cardiaque de plus mauvais pronostic et les plus exposés aux infections. La seule façon de démontrer que ces évènements infectieux causent directement une augmentation des hospitalisations et des décès est de réaliser des essais randomisés au cours desquels la prévention des infections (par la vaccination) s’accompagnerait d’une diminution des évènements cliniques. Ces données existent-elles ? Je ne m’attarderai pas ici sur les bénéfices de la vaccination antigrippale sur les événements athérothrombotiques, en particulier dans le post infarctus ; j’en parle dans un autre billet en évoquant l’étude IAMI.
Vaccination antipneumococcique
Les données concernant la vaccination antipneumoccique sont anecdotiques chez les patients souffrant d’insuffisance cardiaque. Il n’y a aucun essai randomisé évaluant le bénéfice de cette vaccination sur les évènements cardiovasculaires, que ce soit en population générale ou chez les patients ayant une pathologie cardiaque.

La seule étude que j’ai retrouvée est une étude rétrospective réalisée aux États-Unis sur plus de 107.000 patients bénéficiaires de Medicare et Medicaid, et qui retrouvait que la vaccination était associée à une diminution du risque de mortalité de 20% (là encore ce n’est qu’une corrélation et pas une causalité entre vaccination et amélioration du pronostic).
Vaccination antigrippale
Concernant la vaccination antigrippale, on s’est pendant longtemps heurté au même problème, la littérature se limitant à des études de cohorte aux résultats conflictuels, de mauvaise qualité méthodologique, incluant de petits effectifs et évaluant des critères de jugement différents. Les méta-analyses n’apportent pas grand chose, soit parce qu’inclure des études de mauvaise qualité ne peut que donner une méta-analyse de mauvaise qualité, soit parce que les résultats positifs sont avant tout tirés par les résultats des études menées chez les patients ayant fait un syndrome coronaire aigu. Sur clinicaltrials.gov, un essai randomisé initié en 2016 pour juger de l’efficacité de la vaccination chez les patients souffrant d’insuffisance cardiaque n’a plus donné signe de vie depuis 2018 ; autant dire que l’essai est au mieux interrompu à cause de la pandémie, si ce n’est totalement abandonné.
Dans les études observationnelles ayant les plus gros effectifs (134.000 patients et 6.500 patients), la vaccination antigrippale serait associée à une diminution de la mortalité chez les patients insuffisants cardiaques d’environ 20%. Dans l’étude de Modin et al ayant porté sur une cohorte de 134.000 patients suivis pendant 3,7 ans, la vaccination était associée à un bénéfice d’autant plus important qu’elle était répétée lors de plusieurs années consécutives, par rapport à une vaccination ponctuelle, une seule année. C’est encore un biais de temps immortel : un patient suffisamment en bonne santé bénéficiera d’un suivi prolongé et donc d’une vaccination plusieurs années de suite, alors qu’un patient souffrant d’une insuffisance cardiaque sévère ou présentant des comorbidités importantes, ne bénéficiera que d’un nombre limité de vaccinations, puisqu’il mourra plus précocement. Dit autrement, pour bénéficier de la vaccination annuelle répétée, encore faut-il être suffisamment en forme pour vivre suffisamment longtemps…
Néanmoins, une étude randomisée en double aveugle contre placébo, évaluant le bénéfice de la vaccination antigrippale chez les patients insuffisants cardiaques a été récemment publiée dans le Lancet Global Health. Cette étude randomisée a inclus 5.219 patients (âge moyen 57 ans, autant de femmes que d’hommes) dans 10 pays d’Asie, du Moyen-Orient et d’Afrique, souffrant d’une insuffisance cardiaque (FEVG altérée dans 55% des cas) en classe II+ de la NYHA, n’ayant pas été vaccinés contre la grippe les années précédentes (ce qui permet d’éviter qu’une protection antigrippale résiduelle vienne réduire la puissance de l’étude) et suivis pendant 2,3 ans. Pour différentes raisons (notamment la Pandémie) l’essai a dû être interrompu prématurément dans 7 pays sur 10, comptant pour 66% de la population de l’essai, alors que le suivi aurait dû être de 3 ans ; l’attrition est majeure au-delà de 18 mois de suivi. Il n’y a pas de différence entre les deux groupes sur le co-critère primaire comprenant le délai jusqu’à la survenu d’un décès cardiovasculaire, d’un infarctus ou d’un AVC d’une part (14,8% vs 16,0% ; HR 0,93 [0,81–1,07] ; p = 0,30), et d’autre part sur le co-critère des évènements récurrents (décès cardiovasculaires, infarctus, AVC et hospitalisation pour insuffisance cardiaque) (29,5% vs 31,9% ; HR 0,92 [0,84–1,02] ; p = 0,12). L’analyse principale portant sur les évènements survenant tout au long de l’année, une analyse préspécifiée a été faite en se limitant aux évènements survenus pendant les périodes de circulation virale. Dans ce cas là, le premier co-critère primaire est significativement diminué (7,5% vs 9,3% ; HR 0,82 [0,68–0,99] ; p = 0,038), mais pas le deuxième (10,5% vs 12,0% ; HR 0,88 [0,74–1,03] ; p = 0,11). Aucun signal de sécurité n’a été relevé.
Bien que de puissance suffisante, cet essai ne répond pas définitivement à la question de la place de la vaccination antigrippale dans l’insuffisance cardiaque, un peu à cause de son suivi tronqué, surtout parce que le critère de jugement n’est probablement pas pertinent. En effet, la diminution des évènements coronaires s’observe avec le vaccin antigrippal plutôt chez les patients ayant récemment présenté un syndrome coronaire, ce qui n’est pas le cas de la population étudiée. L’objectif de la vaccination antigrippale chez les patients ayant une insuffisance cardiaque serait plutôt de limiter les épisodes de grippe et de pneumopathie virale, afin de diminuer les hospitalisations et les décès, et non de diminuer le risque d’évènement athérothrombotique notamment coronaire. Prendre comme objectif primaire les hospitalisations toutes causes semble plus pertinent pour une future étude.
Vaccination anti SARS-CoV-2
Concernant la vaccination contre le SARS-CoV-2, les essais randomisés avec les vaccins à ARNm ont été publiés au début de l’année 2021 (Pfizer et Moderna), mais les données (protocoles, caractéristiques des patients, résultats) étaient déjà accessibles dans les derniers jours de l’année 2020. Dans l’essai de Pfizer, une centaine de patients (0,5% de la population) avait une insuffisance cardiaque ; dans l’essai de Moderna, plus de 600 patients (environs 5% de la population) avaient une « pathologie cardiaque significative ». Ces essais randomisés ont démontré l’efficacité des vaccins à ARNm pour prévenir une infection symptomatique (critère primaire) ainsi que les formes graves de COVID-19 (critère secondaire).
Pour les deux vaccins, aucune analyse de sous-groupe ne suggèrent d’hétérogénéité de l’efficacité vaccinale, et on peut donc penser que les vaccins ARNm diminuent bien le risque de forme grave de COVID-19 chez les patients ayant une insuffisance cardiaque, bien qu’il n’y ait pas (et il n’y aura probablement jamais) d’étude prospective spécifiquement réalisée chez ces patients. La seule étude chez les insuffisants cardiaques est une étude de cohorte rétrospective réalisée en République tchèque au cours de l’année 2022 sur 9700 patients, qui retrouve que la vaccination par 3 doses de vaccin à ARNm est associée à une meilleur efficacité vaccinale sur la réduction des hospitalisations conventionnelles ou en soins intensifs, par rapport à une vaccination avec deux doses. Mais là encore se tient tapi le biais de temps immortel : il faut vivre suffisamment longtemps pour bénéficier de 3 injections, et donc avoir une forme d’insuffisance cardiaque probablement moins sévère…

Les effets secondaires cardiaques des vaccins ARNm sont l’objet d’un autre billet (en cours de rédaction), mais on peut d’emblée rappeler que les myocardites vaccinales touchent en général les jeunes hommes entre 15 et 30 ans, et que les thromboses atypiques liées aux vaccins sur plateforme adénovirale concernent également les personnes de moins de 50 ans, ce qui, dans les deux cas, n’est pas tout à fait le profil des patients souffrant d’insuffisance cardiaque. Il n’y a d’ailleurs à ce jour aucun signal négatif dans la population des patients cardiaques, que ce soit pour les vaccins ARN où sur plateforme adénovirale, après une, deux ou trois doses.
Conclusions
A la question « quelles sont les preuves de l’intérêt de la vaccination chez les patients souffrant d’insuffisance cardiaque ? » la réponse est donc « elles sont bien ténues ». Les essais randomisés se comptent sur les doigts d’une seule main et ne permettent pas d’apporter une réponse solidement basée sur des faits établis. Pour le vaccin antipneumococcique, il n’y a tout simplement aucune donnée issue d’étude randomisée. Pour le vaccin antigrippale, la seule étude souffre de limitations importantes. Pour le SARS-CoV-2, les données sont un peu plus probantes mêmes s’il n’y a rien d’analysé spécifiquement chez les insuffisants cardiaques.
Néanmoins, les atteintes respiratoires infectieuses sont associées à un pronostic péjoratif chez les patients insuffisants cardiaques, et les profils de sécurité des vaccins contre la grippe, le streptocoque ou le SARS-CoV-2 sont favorables. A peser entre la protection potentielle apportée par ces vaccins et leur risque limité, il me semble licite, bien que ce ne soit fondé que sur des données observationnelles, de vacciner les patients souffrant d’insuffisance cardiaque contre ces trois pathogènes.