Introduction et contexte
L’avènement des statines et la démonstration de leur efficacité ont permis de réduire substantiellement le risque cardiovasculaire des patients, en particulier en prévention secondaire ou chez le patient diabétique. La dernière décennie a vu l’arrivée de l’ezetimibe puis des anti-PCSK9, et plus récemment de l’acide bempédoïque. Dans chaque étude randomisée ayant validé l’usage de ces molécules, les traitements étaient ajoutés en plus du traitement par statine, chez des patients ayant un LDL-cholestérol jugé trop haut. La diminution du risque cardiovasculaire obtenu par l’augmentation de la dose de statines, et/ou l’adjonction d’une ou plusieurs molécules en plus des statines, s’accompagnait d’une baisse du LDL-cholestérol. Il fut déduit de ces études des objectifs de LDL-cholestérol à atteindre pour assurer une protection maximale aux patients, cible toujours plus basse (lower is better) notamment en prévention secondaire : de 1,00 g/l au début des années 2000, on est passé à 0,7 g/l puis 0,55 g/l dans les dernières recommandations européennes (voire même 0,40 g/l dans la dernière « mise à jour »…). Mais que l’adjonction d’un traitement entraîne la baisse des évènements clinique et la baisse du LDL-cholestérol en dessous d’une certaine valeur, ne veut pas nécessairement dire qu’atteindre cette cible de LDL-cholestérol va entraîner une baisse des évènements. L’activité physique améliore le pronostic cardiologique et fait baisser la fréquence cardiaque de repos ; ce n’est pas pour autant qu’en baissant la fréquence cardiaque de repos avec un bêtabloquant vous amélioreriez le pronostic de votre patient. On a bien eu les travaux du groupe Cholesterol Treatment Trialists’ (CTT) Collaboration qui montraient qu’une baisse de LDL-cholestérol était bien associée à une baisse des évènements, mais ces analyses ne donnent pas pour autant la démonstration de la validité clinique d’un traitement guidé par une cible thérapeutique. La diabétologie a fait l’expérience de cette absence de lien, quand plusieurs études avaient montré que lower is better ne s’applique pas à l’HbA1c : les stratégies de baisse intensive de l’hémoglobine glyquée n’apportent pas plus de bénéfice que des stratégies moins strictes sur les évènements et la mortalité (voire augmentent les évènements) (seule l’étude ADVANCE montrait une baisse des seuls évènements microvasculaires).
L’étude TST (Treat Stroke to Target), étude randomisée institutionnelle franco-sud-coréenne avait cependant déjà commencé à se pencher sur la question de la cible de LDL-cholestérol. Mais aucune étude de ce type n’avait été réalisée en prévention secondaire plus large, analysant non pas l’adjonction d’une molécule à une statine, mais comparant deux stratégies thérapeutiques basées sur des objectifs thérapeutiques différents.
TST en bref
Publiée dans le NEJM en 2020, l’étude TST a randomisé 2860 patients ayant présenté un accident vasculaire cérébral ou un accident ischémique transitoire, suivis pendant 3,5 ans. Elle montre que l’obtention d’un LDL-cholestérol inférieur à 0,7 g/l permet de diminuer les évènements cardiovasculaires de manière plus importante qu’un LDL-cholestérol entre 0,9 et 1,1 g/l (ratio de risque 0,78 ; IC95% 0,61 – 0,98 ; p = 0,04)
L’étude a été interrompue en raison d’un manque de financement consécutif à des inclusions trop lentes, de sorte que seuls 2860 patients sur les 3780 prévus ont été inclus avec 277 évènements sur les 385 anticipés, après pourtant 8 ans d’ouverture de l’étude. Il est possible que l’un des freins à l’inclusion fût que les médecins ne voulaient pas proposer une étude où les patients venant de subir un AVC, auraient eu un LDL-cholestérol supérieur à 0,7 g/l (j’ai déjà parlé de ce problème dans les commentaires sur ISCHEMIA notamment). Toujours est-il que le plan statistique anticipait une baisse de 25% du critère primaire, ce qui est bien observé et valide malgré tout le résultat positif de l’étude.
Publiée dans le NEJM, elle avait montré que l’obtention d’un LDL-cholestérol inférieur à 0,7 g/l permettait de diminuer les évènements cardiovasculaires de manière plus importante qu’un LDL-cholestérol entre 0,9 et 1,1 g/l, chez les patients ayant présenté un accident vasculaire cérébral ischémique. Mais aucune étude de ce type n’avait été réalisée en prévention secondaire plus large, analysant non pas l’adjonction d’une molécule à une statine, mais comparant deux stratégies thérapeutiques basées sur des objectifs thérapeutiques différents.
L’étude Ez-PAVE
L’étude Ez-PAVE (Effects of Ezetimibe Combination Therapy for Patients with Atherosclerotic Cardiovascular Disease) a été publiée dans le New England Journal of Medicine en même temps que sa présentation au congrès de l’ACC à la Nouvelle Orléans. Il s’agit d’une étude institutionnelle randomisée sud-coréenne comparant pour la première fois deux objectifs thérapeutiques chez les patients en prévention cardiovasculaire secondaire : LDL-cholesterol inférieur à 0,7 g/l (groupe contrôle) vs inférieur à 0,55 g/l (groupe intensif).
Les critères d’inclusion « se limitaient » à un antécédent de syndrome coronaire aigu, maladie coronaire chronique, artériopathie des membres inférieurs, accident vasculaire cérébral ischémique ou tout acte de revascularisation, chez des patients entre 19 et 80 ans. Les patients pouvaient être inclus même avec un LDL-cholestérol sous traitement déjà inférieur à 0,55 g/l. Outre la randomisation principale entre 0,7 et 0,55 g/l, les patients étaient ensuite randomisés entre monothérapie par statine à forte dose ou statine associée à ezetimibe. Les patients du groupe statine à forte dose étaient encore randomisés entre atorvastatine ou rosuvastatine ; le groupe statine + ezetimibe recevait systématiquement rosuvastatine + ezetimibe. La dose de statine administrée dépendait du LDL-cholestérol à l’inclusion et du traitement hypolipémiant déjà en place ; les patients ayant un LDL-cholestérol à l’objectif pour leur groupe d’étude, voyaient leur traitement modifié si leur statine n’était pas de l’atorvastatine ou de la rosuvastatine ; ce qui permet de simplifier le protocole et l’analyse, en diminuant la variabilité liée aux molécules et doses utilisées. La stratégie thérapeutique utilisée pour atteindre l’objectif thérapeutique était laissée au choix du praticien du patient, avec une stratégie préférentielle consistant en l’augmentation de la dose de statine et/ou l’ajout d’ezetimibe, et en cas d’échec de ces stratégies, l’ajout d’un traitement anti-PCSK9. Ce protocole a l’avantage de coller à la pratique quotidienne, où la prescription d’anti-PCSK9 est limitée par le coût des produits, et renforce la validité externe de l’étude.
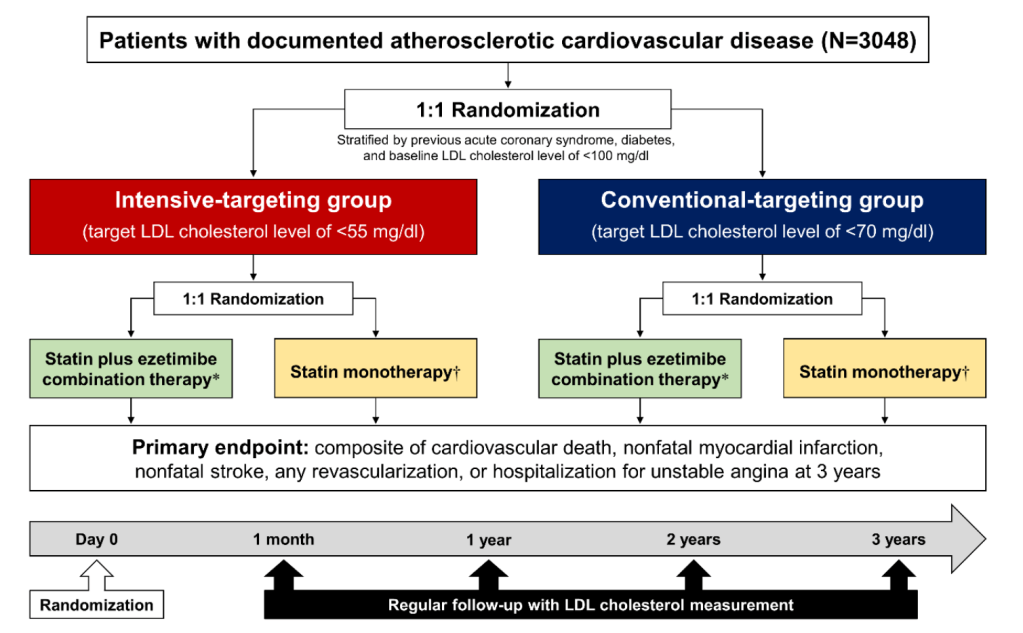
Le critère primaire est un critère composite évalué à 3 ans : décès cardiovasculaire, infarctus du myocarde non fatal, accident vasculaire non fatal, revascularisation (coronaire ou vasculaire périphérique) et hospitalisation pour angor instable. Certes un comité d’adjudication valide en aveugle les évènements du critère primaire, mais l’étude est évidement faite en ouvert. De fait, les praticiens sont au courant du groupe dans lequel se trouve le patient. Une douleur thoracique, ou un athérome coronaire, ne sera pas forcément considéré de la même façon selon que le patient est dans le groupe LDL-cholestérol inférieur à 0,55 g/l ou inférieur à 0,7 g/l ; les patients de ce dernier groupe ont plus de risque d’être hospitalisés pour éliminer une cause coronaire à la douleur thoracique, ou d’être revascularisés, que les patients du groupe LDL-cholestérol inférieur à 0,55 g/l.
3.048 patients ont été randomisés, d’âge moyen 65 ans avec 20% de femmes et un LDL-cholestérol initial médian de 0,76 g/l, suivis chacun pendant 3 ans. 55% avait présenté un infarctus du myocarde, 48% avait une maladie coronaire chronique, 67% avait bénéficié d’une revascularisation (coronaire ou vasculaire périphérique), 4% avait présenté un AVC et 9% avec une artériopathie des membres inférieurs. 75% étaient hypertendus, 40% diabétiques, 25% fumeurs ; 92% des patients étaient sous antiagrégant plaquettaire.
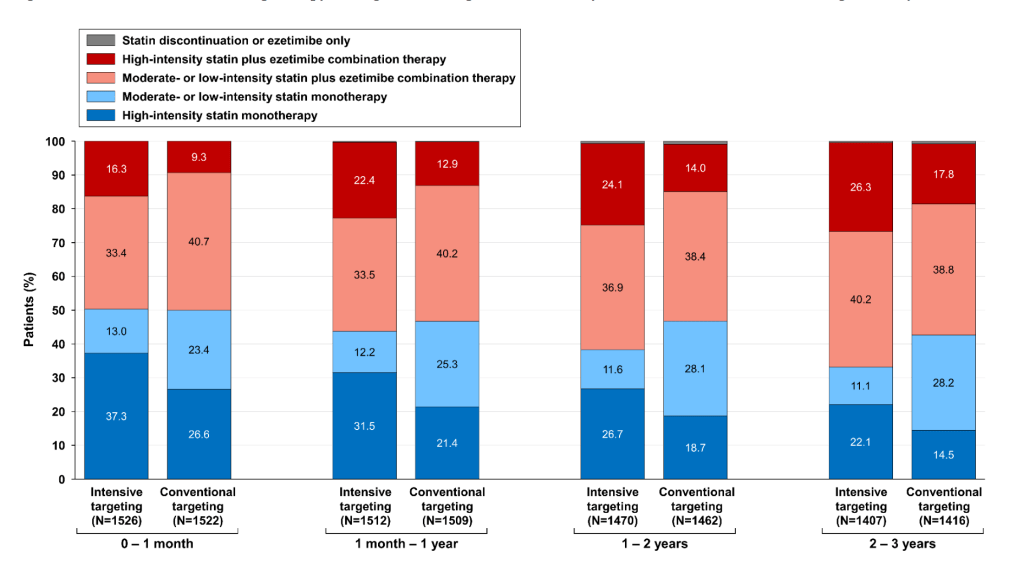
Après 3 ans de suivi, le traitement dans le groupe « traitement intensif » comprenait 48% de statine à forte dose, 67% d’ezetimibe et 2% d’anti-PCSK9. Les proportions étaient de 32%, 57% et 1% respectivement dans le groupe contrôle. Les effets indésirables sont rares (110 patients – 3,6% de la cohorte totale), sans différence significative entre les groupes. Les élévations des transaminases concernent 3,3% des patients du groupe intensif et 2,3% des patients du groupe contrôle. Les douleurs musculaires concernent 0,5% des patients du groupe intensif et 0,2% du groupe LDL-cholestérol inférieur à 0,7 g/l.
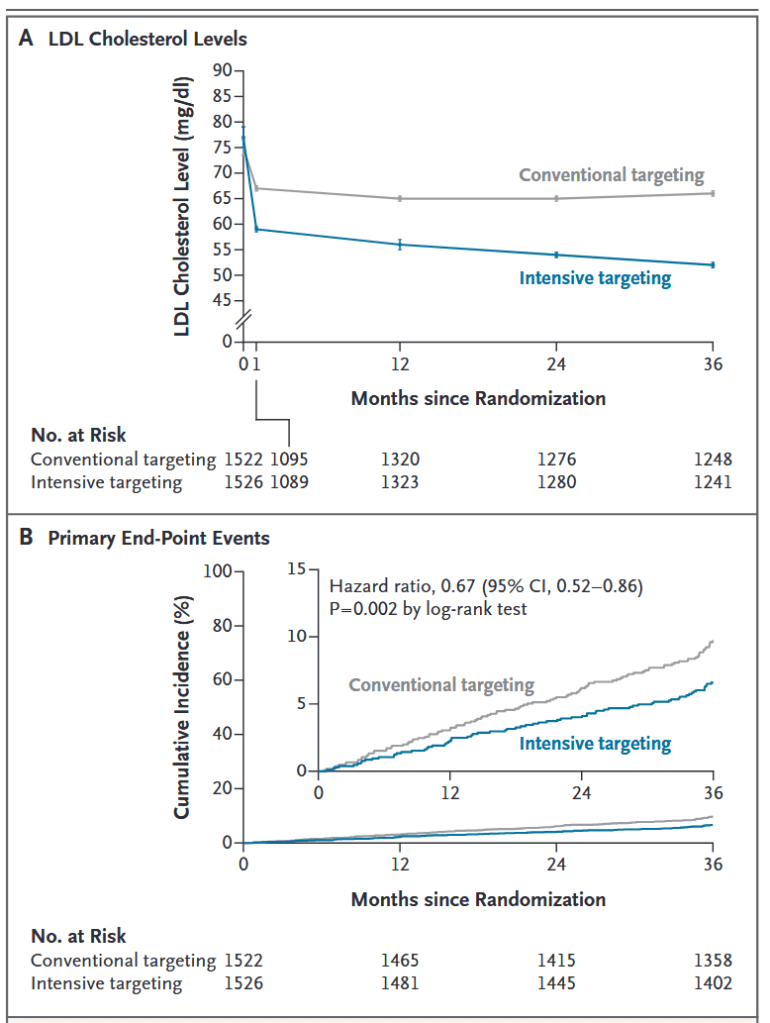
A trois ans, le LDL-cholestérol médian est à 0,56 g/l [0,48 – 0,67] dans le groupe intensif contre 0,66 g/l [0,58 – 0,76] dans le groupe contrôle. Dans le groupe intensif, 61% des patients sont en dessous de 0,55 g/l et 85% en dessous de 0,7 g/l ; dans le groupe contrôle, 24% des patients ont un LDL-cholestérol inférieur à 0,55 g/l et seulement 68% inférieur à 0,7 g/l. Malgré cette différence modeste, on observe une diminution significative de 33% du critère primaire dans le bras traitement intensif : 6,6% vs 9,7% ; ratio de risque 0,67, IC95% 0,52 – 0,86 ; p=0,002) (NNT 32). Le critère primaire est tiré par la baisse de 54% des infarctus non fatals et de 37% des revascularisation (majoritairement des angioplasties coronaires). Il n’y a pas de différence de mortalité, des AVC ou des angors instables.
Le taux d’évènements est inférieur à ce qui était anticipé, ce qui est maintenant classique dans ces essais, soit parce que le plan statistique surestime sciemment le risque pour diminuer le nombre de patients à inclure, soit parce que la prise en charge de l’infarctus s’est améliorée par rapport à la période à laquelle les études prises pour établir le plan statistique ont été menées – ou les deux. La baisse des évènements est en revanche supérieure à ce qui avait été anticipé, et l’intervalle de confiance du ratio de risque comprend bien les 24% de baisse envisagés.
Discussion
Ce n’est donc que la deuxième étude à évaluer la validité de l’hypothèse lower is better en prévention cardiovasculaire. En première lecture, l’étude est évidement positive, et va dans le sens de l’étude TST pour valider le concept que l’objectif de LDL-cholestéol est peut être plus important que la molécule utilisée. On constate en outre que le groupe contrôle d’Ez-PAVE est assez proche du groupe intensif de TST, que ce soit en terme de facteurs de risque, de LDL-cholestérol final après 3 ans de traitement, ou de risque de survenu du critère primaire, ce qui va dans le sens d’une continuité de la baisse de risque à mesure qu’on adapte le traitement pour viser une cible thérapeutique plus basse.
| Ez-PAVE LDL-c < 0,55 g/l | Ez-PAVE LDL-c < 0,70 g/l | TST LDL-c < 0,70 g/l | TST LDL-c 0,90 – 1,10 g/l | |
|---|---|---|---|---|
| Population | 1526 | 1522 | 1430 | 1430 |
| Âge | 64,2 | 64,6 | 66,4 | 67,0 |
| Femmes | 21,1% | 20,8% | 32,1% | 32,7% |
| Hypertension | 74,4% | 72,5% | 63,9% | 67,3% |
| Diabète | 39,6% | 39,6% | 23,1% | 22,2% |
| Tabagisme actif | 22,8% | 25,5% | 31,4% | 29,1% |
| Pas de statine | 8,4% | 8,8% | 56,4% | 54,2% |
| LDL-c initial | 0,77 | 0,75 | 1,35 | 1,36 |
| LDL-c final | 0,56 | 0,66 | 0,65 | 0,96 |
| Critère primaire | 6,6% | 9,7% | 8,5% | 10,9% |
| Traitements en fin d’étude | ||||
| Statine à forte dose | 48% | 32% | 23% | 9% |
| Statine à dose intermédiaire | 51% | 65% | 76% | 71% |
| Ezetimibe | 67% | 57% | 41% | 7% |
On peut cependant être surpris de l’ampleur du bénéfice clinique, alors que la différence de LDL-cholestérol est limitée (33% de baisse relative des évènements cliniques pour une baisse de LDL-cholestérol 10 mg/l). Dans TST, une différence de 31 mg/l (0,65 vs 0,96 g/l ; LDL-cholestérol de départ 1,35 g/l) s’était traduite par une baisse de 22% d’un critère primaire (accident vasculaire cérébral non fatal, infarctus du myocarde non fatal, hospitalisation pour angor instable, accident ischémique transitoire suivi d’une revascularisation carotide, ou décès d’origine cardiovasculaire) très proche de celui d’Ez-PAVE, mais après un suivi médian de 3,5 ans. Dans sa méta-analyse, la cholesterol treatement trialists collaboration avait calculé que la baisse de 1 mmol/l (0,39 g/l) était associée à une baisse de 22% des évènements cardiovasculaires majeurs. On a donc dans Ez-PAVE une baisse des évènements supérieure à ce qui est observé dans le reste de la littérature.
L’observation des courbes de survie permet de noter que les courbes divergent après presque 3 ans de suivi dans TST, alors que la divergence est nette dans Ez-PAVE dès avant 6 mois. C’est en fait assez cohérent avec ce qui est observé dans les autres études dans le domaine : dans ODYSSEY avec l’alirocumab la divergence semble se faire vers un an, plutôt vers 6 mois dans FOURIER avec l’évolocumab et dans PROVE-IT, et même avant la fin du premier trimestre dans TNT. La différence était probablement plus facile et plus rapide à obtenir dans les études plus anciennes en raison d’un risque plus élevée dans le groupe contrôle, mais c’est finalement plus TST qui sort du lot par la lenteur d’installation du bénéfice sur les évènements. L’intensification du traitement avec une cible thérapeutique plus stricte semble donc bénéfique rapidement, dès les premiers mois de traitement.
Quelles explications peut-on fournir pour comprendre cet effet majeur d’une baisse modeste du LDL-cholestérol ?
Le choix des critères de jugement ? Le critère de jugement est largement tiré par la diminution de 37% des revascularisations (coronaires pour plus de 90%) qui représentent 55% des évènements cliniques. La baisse des infarctus de 54% est belle mais il y a moins de 40 évènements sur l’ensemble de l’étude. Il n’y a pas de baisse de mortalité cardiovasculaire. Or le choix de revasculariser un patient ou non est influencé par de très nombreux facteurs absolument pas objectifs (dont j’ai déjà parlé dans les nombreux billets fait sur le sujet sur le blog), parmi lesquels il est possible que le taux de cholestérol et/ou l’intensité du traitement hypolipémiant interviennent plus ou moins consciemment. L’adjonction des revascularisation au critère primaire a certes du sens clinique (encore que la revascularisation coronaire en dehors de l’infarctus a de moins en moins d’indication) et un intérêt statistique (en augmentant le nombre d’évènements et donc la puissance de l’étude) mais est très friable et subjectif dans un essai en ouvert. On n’a malheureusement pas le résultat du critère primaire sans les revascularisation. Dans PROVE-IT, les revascularisations faisaient partie du critère primaire et sont l’élément qui tire sa positivité, avec l’hospitalisation pour angor instable (tout autant sujet au biais de subjectivité que les revascularisations dans un essai en ouvert). En revanche dans FOURIER le bénéfice sur les revascularisation n’empèche pas qu’un critère composite plus dur les excluant soit tout de même positif. Et dans TNT, le bénéfice est obtenu sur un critère primaire ne comprenant pas les revascularisations ou l’angor instable, et donc plus robuste. Dans toutes ces études, y compris Ez-PAVE, qui comparent globalement des stratégies « forte dose » face à des stratégies « moins forte dose », il n’est pas mis en évidence de bénéfice de l’intensification du traitement sur la mortalité, ce qui est cohérent avec les résultats de la méta-analyse du CTT. Ce résultat s’explique assez facilement par la baisse du risque de mortalité dans le groupe contrôle, en raison de l’amélioration de la prise en charge de l’infarctus du myocarde depuis 40 ans, ce qui rend statistiquement difficile de démontrer un éventuel bénéfice sur la survie sauf à faire une étude que deux à trois fois plus grande qu’Ez-PAVE… L’absence de signal sur la mortalité n’est donc pas surprenante et ne discrédite pas le résultat, mais rappelle qu’on réduit ici les événements et non pas des décès. Quand à la baisse des infarctus non fatals, je rappelle que les infarctus du myocarde sont certes un marqueur de risque de mortalité cardiovasculaire, mais n’en sont pas un facteur de risque : diminuer les seuls infarctus du myocarde, bien que ce ne soit pas négligeable, n’est pas une garantie que le traitement diminue la mortalité cardiovasculaire.
Les causes extra-pharmacologiques ? Dans un essai en ouvert, les patients du groupe intensif ont été pris en charge différemment en dehors de la seule prescription des traitements. Il ont bénéficié de plus de consultations en raison d’un objectif thérapeutique plus difficile à atteindre, favorisant l’éducation du patient et la prévention des évènements cliniques. Le protocole d’Ez-PAVE mentionne explicitement que le patient devait être revu en consultation 4 à 6 semaines après chaque changement de traitement. Or il est évident que ces changements ont été plus fréquents dans le groupe intensif que dans le groupe contrôle (biais de performance). Rien n’est précisé à ce sujet dans le protocole de l’étude TST. Tout comme les patients du groupe intensif ont pu se comporter différemment des patients du groupe contrôle, au plan diététique ou activité physique par exemple.
La géographie ? l’étude Ez-PAVE a été menée en Corée du Sud. Le bénéfice du traitement est peut être plus important dans cette population asiatique que dans la population européenne. Cependant dans l’étude TST, également réalisée en Corée du Sud (24,9 % de la population de l’étude), les analyses en sous-groupe (pour ce qu’elles valent) montrent plutôt que les patients Français bénéficiaient plus du traitement que les coréens. Hypothèse possible donc, mais assez peu probable à mon avis.
La pharmacologie des statines ? le protocole thérapeutique hypolipémiant est très différent entre les deux études. Dans Ez-PAVE, seules la rosuvastatine et l’atorvastatine étaient autorisées, même si après 3 ans 17% de la population recevait une statine (+/- ezetimibe) non prévue au protocole. Dans TST, la molécule était laissée au choix des investigateurs. On voit que les statines à forte dose (rosuvastatine 20 mg, atorvastatine 40 ou 80 mg) sont plus largement utilisées dans Ez-PAVE que dans TST. S’il semble peu probable que la molécule utilisée ait un rôle spécifique en dehors d’un effet classe, le traitement à forte dose stabilise la plaque athéromateuse alors qu’une dose moindre n’empêcherait pas sa progression. L’effet des statines pourrait même ne pas être linéaire, avec une amplification de leur effet protecteur en dessous d’un certain taux de LDL-cholestérol, par exemple en favorisant la régression de l’athérome et non seulement sa stabilisation. Et/ou l’antériorité d’un traitement par statine permet d’en engranger les bénéfices en terme de protection cardiovasculaire, ce qui est l’argument de certains pour traiter (très) tôt même les patients à faible risque. Dans Ez-PAVE, plus de 90% des patients sont déjà sous statine à l’entrée dans l’étude, contre 45% de l’étude TST. Les patients d’Ez-PAVE ont-ils bénéficié de cette antériorité de traitement ?
L’ezetimibe ? La question peut également se poser pour l’ezetimibe, très largement utilisé dans Ez-PAVE. La même équipe coréenne avait montré dans l’étude RACING que l’association ezetimibe-statine à dose modérée était non-inférieure sur le risque d’évènements clinique à une statine à forte dose. IMPROVE-IT montrait un bénéfice très modeste à l’adjonction d’ezetimibe à la simvastatine. Si les résultats sont en faveur d’un bénéfice de l’ezetimibe pour maîtriser plus facilement les dyslipidémies, il me semble peu probable qu’une telle différence clinique soit à mettre sur le seul compte de cette molécule.
La faute à la chance ? toujours possible et à ne pas négliger, l’erreur de type 1 (faux positif), surtout pour une étude qui est finalement sous-dimensionnée par manque d’évènements clinique. Soit à l’extrême que la baisse de 10 mg/l n’entraîne en fait pas de baisse des évènements (peu probablement cependant), soit que cette baisse n’est en fait pas aussi importante et résulte d’un artefact statistique.
Conclusion
J’ai longtemps été dubitatif quant aux objectifs de plus en plus bas proposés par les sociétés savantes en prévention secondaire, pour toutes les raisons exposées en introduction de ce billet. Ça ne m’empêchait pas de proposer un « LDL-cholestérol cible à moins de 0,7 g/l voire inférieur à 0,55 g/l » dans ces cas-là. Or il faut savoir évoluer dans ses prises en charge à la lumière des données de la littérature.
L’étude Ez-PAVE est dans la continuité des résultats de l’étude TST. Si ces deux études ne permettent pas de généraliser le concept lower is better à l’ensemble des patients vus en consultation de cardiologie, les résultats me semblent assez robustes pour cibler un LDL-cholestérol inférieur à 0,55 g/l en prévention secondaire. L’ampleur du bénéfice clinique est probablement surestimée par la construction du critère de jugement et le biais de performance, mais on ne peut pas écarter un bénéfice accru d’un traitement prolongé et d’un LDL-c bas par rapport à ce que la littérature exposait jusque ici notamment chez des patients naïfs de traitement.
Attention cependant ! cette étude ne concerne pas les patients en prévention primaire. Chez eux, rien ne dit qu’un traitement hypolipémiant, notamment par statine, doit être basé sur un objectif thérapeutique et quel chiffre il faudrait atteindre. De même que le sujet diabétique, aussi à haut risque qu’il soit, n’est pas per se le sujet de cette étude, et ne représente qu’un tiers de la population. Qu’il relève d’un traitement par statine dans de très nombreux cas est une certitude. Quel objectif thérapeutique il faut viser, et même s’il faut en avoir un, est une autre histoire.
Notice sur l’utilisation de l’IA
L’analyse, les recherches bibliographiques, les choix éditoriaux, la rédaction et les opinions exprimées sont de l’auteur. Claude (Anthropic) a été utilisé pour la relecture du billet afin d’assurer la cohérence du propos et corriger les fautes de langue
